感染感控专家谈丨蒲增惠:通过临床案例看血管导管相关感染的诊疗思路及防控要点 |
您所在的位置:网站首页 › picc相关dv t诊断首选 › 感染感控专家谈丨蒲增惠:通过临床案例看血管导管相关感染的诊疗思路及防控要点 |
感染感控专家谈丨蒲增惠:通过临床案例看血管导管相关感染的诊疗思路及防控要点
|
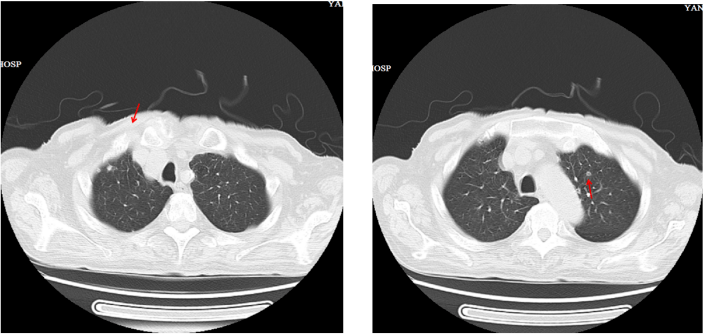
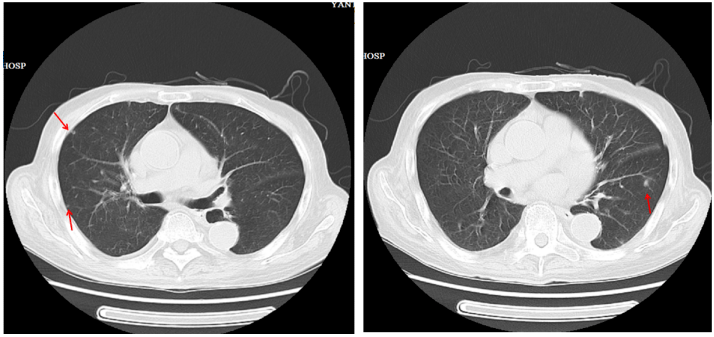
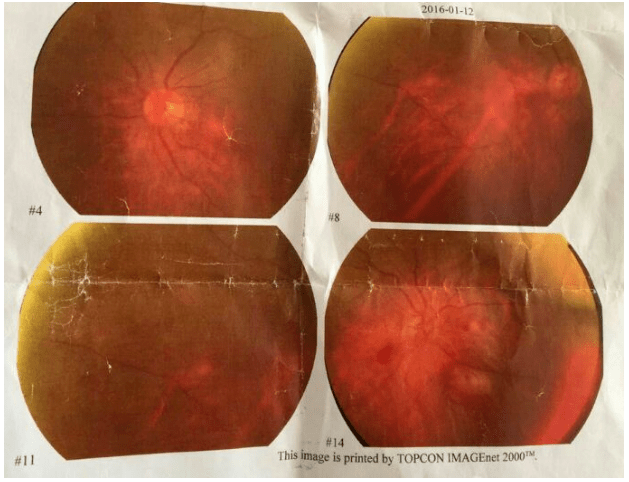
杨**,男,86岁。 主诉:右上腹疼痛反复发作21年,再发伴发热20余天。 现病史:21年前因右上腹痛诊断胆石症并胆系感染,曾先后多次行ERCP取石及外科手术治疗。20余天前无明显诱因再次出现右上腹痛,伴发热,体温最高40℃,伴畏寒、寒战、恶心、呕吐,外院多种抗生素治疗效果不佳转我院诊治。 既往史:高血压、冠心病病史30年,心功能不全。血压在160/90mmHg左右。前列腺增生排尿困难。 二、入院检查 【体格检查】 T:40℃,P:102次/分,BP:120/70mmHg, 双肺呼吸音清,心律齐,心音低,腹软,右上腹压痛,叩击痛+,无反跳痛。 右上臂PICC置管院外置入10天,留置导尿管5天。【辅助检查】(我院门诊检查) 感染指标:血白细胞7.96*10^9/L、中性粒细胞85.2%;CRP23.3mg/l;PCT 2.3ng/ml ;腹部超声:①肝内胆管多发结石;②胆总管多发结石伴胆系扩张。三、初步诊断: 胆石症并胆系感染 高血压3级,极高危 冠心病(心功能不全)四、初始治疗方案: 亚胺培南西司他丁1.0 Q8H抗感染治疗 行ERCP检查并镜下取石治疗(部分)五、进一步检查、诊治过程和治疗反应 【住院第7天】 体温正常,腹痛、恶心、呕吐明显好转; 复查血常规白细胞及中性粒细胞正常,血小板正常,CRP、PCT正常; 抗菌药物改为头孢哌酮舒巴坦3.0 Q12H(肌酐异常,依据肌酐清除率调整剂量)治疗。【住院第10天】 患者再次行ERCP取石; 术后6小时突然出现发热,体温高达40℃,伴畏寒、寒战; 血常规:WBC 6.94*10^9/L,NC70%, PLT47*10^9/L; CRP38.82mg/l;PCT 0.492ng/ml; Cr:197umol/L 。 请感染科会诊。会诊结果: 诊断: ①脓毒症;②胆总管结石并感染,感染原因不排除继发革兰阴性杆菌血流感染;③导管相关性血流感染?④导管相关性泌尿系感染?⑥肾功能不全;⑦心功能不全加重。 处理意见: ①查尿常规、尿培养及药敏,复查CRP,PCT;②立刻血培养。因家属拒绝拔除导管行导管尖端培养,因此仅采取了双侧双瓶(PICC置管侧及对侧外周静脉)血培养;③行G试验、GM试验检查;④考虑到胆系感染以肠杆菌科细菌为首位致病菌,且该患者ERCP后出现寒战、高热,PC低,符合革兰阴性杆菌感染特征,因此脓毒症诊断成立,应加强抗感染力度,将目前正在使用的头孢哌酮舒巴坦改为亚胺培南西司他丁钠1.0 Q12H治疗。 诊断: ①脓毒症;②胆总管结石并感染,感染原因不排除继发革兰阴性杆菌血流感染;③导管相关性血流感染?④导管相关性泌尿系感染?⑥肾功能不全;⑦心功能不全加重。 处理意见: ①查尿常规、尿培养及药敏,复查CRP,PCT;②立刻血培养。因家属拒绝拔除导管行导管尖端培养,因此仅采取了双侧双瓶(PICC置管侧及对侧外周静脉)血培养;③行G试验、GM试验检查;④考虑到胆系感染以肠杆菌科细菌为首位致病菌,且该患者ERCP后出现寒战、高热,PC低,符合革兰阴性杆菌感染特征,因此脓毒症诊断成立,应加强抗感染力度,将目前正在使用的头孢哌酮舒巴坦改为亚胺培南西司他丁钠1.0 Q12H治疗。【住院第11天】(再次行ERCP取石第2天): 血培养危急值回报:酵母样真菌生长;CRP 78mg/l;PCT 54ng/ml。 补充诊断:念珠菌血症。 再次请感染科会诊。会诊结果: 血培养危急值回报:酵母样真菌生长;CRP 78mg/l;PCT 54ng/ml。 补充诊断:念珠菌血症。 再次请感染科会诊。会诊结果: 诊断: 念珠菌血症 处理意见: ①拔除PICC导管,并行导管尖端细菌培养;②进一步明确念珠菌感染来源和感染部位,同时行心脏彩超,眼底检查等;③给予大扶康(首剂12mg/kg,此后6mg/kg)治疗。 诊断: 念珠菌血症 处理意见: ①拔除PICC导管,并行导管尖端细菌培养;②进一步明确念珠菌感染来源和感染部位,同时行心脏彩超,眼底检查等;③给予大扶康(首剂12mg/kg,此后6mg/kg)治疗。【住院第13天】(再次行ERCP取石第4天): 尿常规检查结果提示:白细胞2783.50个/nl,高倍视野501个/HPE;红细胞58.50个/nl,高倍视野11个/HPE;余正常。 【住院第14天】(再次行ERCP取石第5天): 尿培养示:白色念珠菌,对受试抗真菌药物均敏感。 【住院第15天】(再次行ERCP取石第6天): 血培养示:白色念珠菌,对受试抗真菌药物均敏感(再次ERCP当天送检,双侧双瓶)。 【住院第17天】(再次行ERCP取石第8天): 导管尖端培养示:白色念珠菌,对受试抗真菌药物均敏感。 肺部CT示:多发结节样改变,不排除真菌感染? 眼底检查结果提示:眼内真菌感染。 心脏彩超示:无明显赘生物。
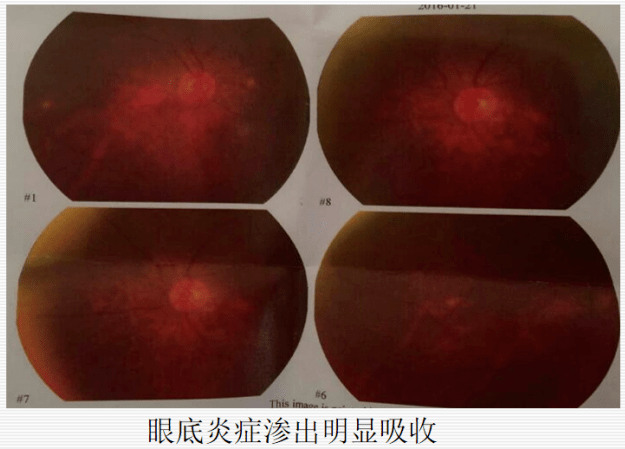
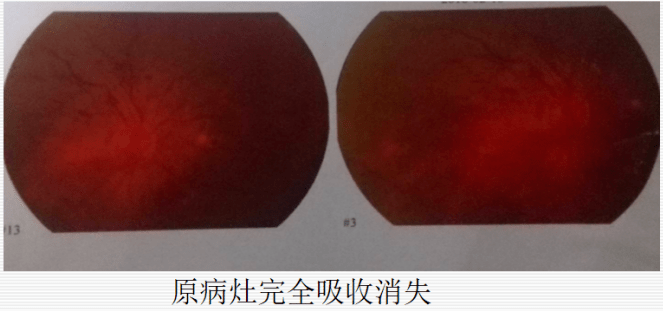
补充诊断:①播散性念珠菌病(肺、眼、尿路感染);②导尿相关性尿路感染(CAUTI);胆系细菌性感染不能排除。 请感染科会诊。会诊意见及处理:①目前感染以白念珠菌血症为主;② 鉴于腹部体征及炎性指标均正常,胆系细菌感染得到控制,停止使用亚胺培南西司他丁;③ 给予抗真菌治疗:米卡芬净14天、氟康唑长期治疗。 补充诊断:①播散性念珠菌病(肺、眼、尿路感染);②导尿相关性尿路感染(CAUTI);胆系细菌性感染不能排除。 请感染科会诊。会诊意见及处理:①目前感染以白念珠菌血症为主;② 鉴于腹部体征及炎性指标均正常,胆系细菌感染得到控制,停止使用亚胺培南西司他丁;③ 给予抗真菌治疗:米卡芬净14天、氟康唑长期治疗。 六、最后诊断和患者预后 诊断:导管相关性血流感染:念珠菌引起 治疗效果: 诊断:导管相关性血流感染:念珠菌引起 治疗效果: 【住院第38天】(抗真菌治疗第21天,即大扶康7天+米卡芬净治疗14天):眼底复查提示炎症渗出明显吸收,原病灶完全吸收。
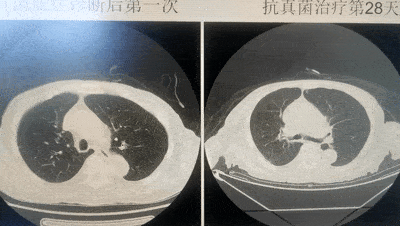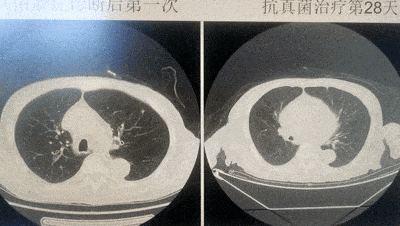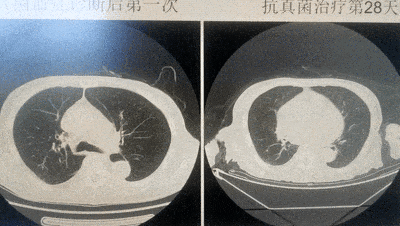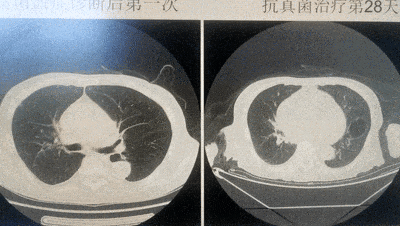
【住院第45天】(抗真菌治疗第28天):复查肺部CT,病灶明显吸收。
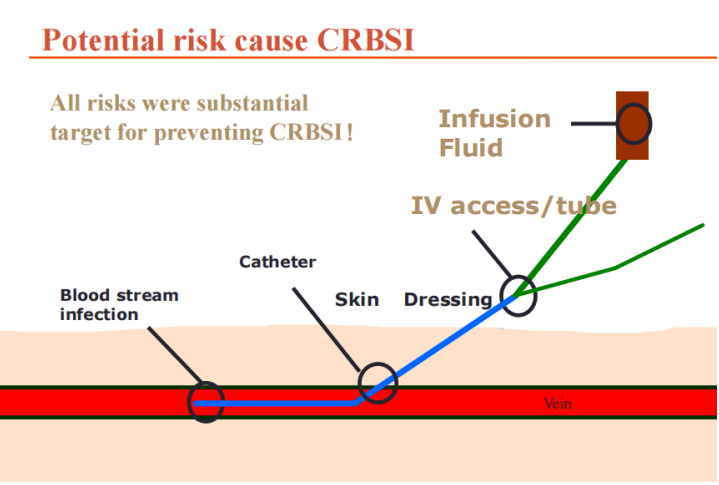
通过案例探讨VCAI的诊疗思路及防控要点 通过蒲教授分享的案例,我们对CRBSI的诊断依据、治疗方案,特别是诊疗思路有了更清晰的认识。下面,让我们在蒲教授的带领下,对CRBSI的相关知识再次进行梳理和回顾吧。 一、主要危险因素 【导管因素】 导管类型和置管部位: CVC患者的CRBSI发生率高于PICC,而静脉留置针患者的CRBSI发生率相对较低。与颈内静脉置管相比,股静脉置管感染风险最高,锁骨下静脉置管相对更为安全。 导管管腔数目及口径: 管腔数量越多,发生CRBSI的风险越高、时间越早。宽口径导管比窄口径导管CRBSI发生率高,特别是当血管较细时,宽口径导管易与血管内壁接触,损伤血管致炎症或感染。 导管材质和结构: 与聚氨酯或聚四氟乙烯聚合物导管材质相比,病原菌更容易粘附在由聚氯乙烯、硅树脂和聚乙烯制成的导管表面。不同导管材料感染CRBSI的风险由高到低的排列次序为:硅树脂>聚乙烯或聚氯乙烯>硅胶管、聚氨酯类。 导管留置时间: 随着留置时间的延长,CRBSI的发生率也会增加,研究表明,置管时间超过72小时,我们就应该警惕CRBSI的发生,而置管时间超过2周,感染率会明显增加。【患者因素】严重基础疾病、免疫功能低下、低蛋白血症以及因化疗引起的粒缺都是CRBSI发生的危险因素。另外,年龄、是否肠外营养、是否存在皮肤感染也可影响CRBSI的发生。 【医护人员因素】操作者的经验和技术水平、置管与导管维护的技术与CRBSI发生率成反比。置管时及导管维护的无菌操作、封管方法、手卫生以及穿刺次数等都影响CRBSI的发生。 二、常见病原体 最常见的病原菌为革兰阳性球菌,约占55-85%,主要来自寄居患者皮肤的菌群或医护人员的手。其中凝固酶阴性葡萄球菌(CoNS)最常见,约占37%;其次有金葡菌、肠球菌(约占8-13%)、革兰阴性杆菌(约占9-14%)、念珠菌(约占3-8%)等。 三、发病机制 微生物最主要的侵入途径为患者穿刺部位皮肤表面的细菌或医务人员手上的细菌在穿刺时或之后,通过皮下移行至导管内,导致导管皮内段至导管尖端的细菌定植,随后进入血液引起局部或全身感染。 其它侵入途径包括微生物污染导管接头和内腔,导致管腔内细菌繁殖,引起感染;输注液体污染,如泵注液或肝素冲洗液等。 微生物从其它感染灶通过血行播散到导管,在导管上黏附定植,也可引起感染。
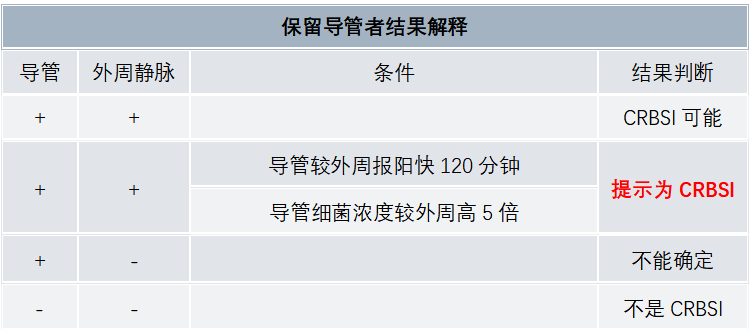
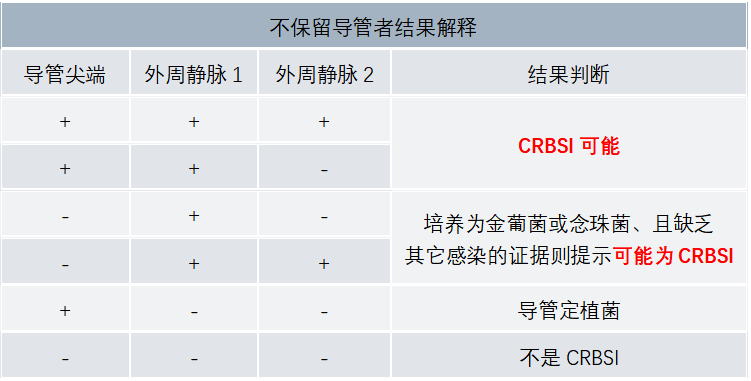
四、诊断 需要根据宿主基础疾病、流行病学、临床及实验室检查结果等综合判断。 【临床表现】 局部感染时出现红、肿、热、痛、渗出等炎症表现,CRBSI除局部表现外还会出现发热(>38℃)、寒颤或低血压等全身感染表现。 CRBSI临床表现多样,主要与感染部位、范围等有关。发热(>38℃)是最敏感的临床表现,但特异性差;置管部位出现局部炎症反应或静脉炎有较高的特异性,但敏感性差;其他临床表现包括插管动脉远端发生局限性栓塞、血流动力学不稳定等。如患者出现血流感染症状又无其它原因可解释或拔管后24小时内临床表现明显改善则提示可能发生了CRBSI。 【实验室检查】 发生VCAI特别是CBRSI时,常见的炎症指标如白细胞、中性粒细胞、PCT、CRP都会升高,血沉增快,而血培养通常是确诊的金标准。 1、标本采集原则 当临床怀疑发生CRBSI时而拟移除导管时,应从独立外周静脉采集2套血进行培养,并同时进行导管培养。当保留导管时,则应同时取外周静脉血与导管血进行培养。 导管培养:无菌操作拔除导管,剪切导管尖端5cm,采用Maki半定量法进行培养,≥15cfu/导管段则视为培养结果为阳性。对于多腔导管,为提高阳性检出率,需对每一个导管腔进行培养。 血培养:至少采集1套静脉外周血培养,同时尽快采集等量的1套导管血培养。两瓶血要做好标记。2、血培养结果解读
五、治疗 【导管的处理】 拔除导管是治疗CRBSI的首要措施。由于外周静脉导管留置相对容易,操作创伤较小,所需费用较少,因此,如果怀疑导管相关感染,应立即拔除导管。但对于中心静脉导管,应当根据导管的种类、感染的程度和性质、导管对于病人的意义、再次置管可能性及并发症以及更换导管和装置可能产生的额外费用等综合因素,决定是否拔除或更换导管。 是否拔除导管主要取决于病原体的种类、病人的疾病状态。如果病人出现脓毒症、感染性休克等临床表现,或合并心内膜炎或脓毒性血栓等,或者使用敏感的抗菌药物治疗后,菌血症仍持续存在,应该拔除导管。如果病原体为金黄色葡萄球菌、念珠菌时,建议立即拔除导管。如为革兰阴性杆菌,建议在48-72小时内拔管。 【抗感染治疗】 1、经验性治疗:在获得微生物培养和药敏结果之前,应开始经验性抗感染治疗。经验性治疗一般应覆盖MRSA和G-耐药菌。 2、目标性治疗:病原微生物以及药物敏感性一旦明确,应根据培养及药敏结果及时调整用药: 根据不同病原体针对性选用杀菌药物,如:β-内酰胺类、氨基糖甙类、喹诺酮类、糖肽类、SMZco、甲硝唑、利福平及抗真菌药物如米卡芬净、氟康唑等。 剂量:足量,最低血药浓度应维持在病原菌MIC的6-10倍。 给药途径:多采用静脉或肌肉间歇注射给药。 疗程:足疗程,一般以10-14天为宜;出现严重转移病灶或发生继发性感染性心内膜炎时,延长至4-6周;念珠菌血症疗程为血培养阴性和症状体征消失后2周,累及眼部者需延长疗程至4-6周。六、防控要点 严格掌握置管指征,减少不必要的置管。 每日评估留置导管的必要性,尽早拔除导管。 根据患者病情尽可能使用腔数较少、管径较细的导管。 中心静脉置管不宜选择股静脉,首选锁骨下静脉。 置管时最好采用全套的静脉穿刺包和导管包; 置管时严格遵守无菌技术操作规程,采取最大无菌屏障、严格手卫生。 宜使用氯己定-乙醇进行皮肤消毒。 中心静脉导管置管后应当记录置管日期、时间、部位、置管长度,导管名称和类型、尖端位置等,并签名。 尽量使用无菌透明、透气性好的敷料覆盖穿刺点。 定期更换置管穿刺点覆盖的敷料,无菌纱布至少1次/2天,无菌透明敷料至少1次/周,敷料出现潮湿、松动、可见污染时应当及时更换。 导管维护时,应戴无菌手套,使用氯己定-乙醇、碘伏或其它有效消毒剂消毒导管接口,确保5-60s的机械擦拭消毒。 中心静脉导管及PICC,尽量减少三通等附加装置的使用。 密切观察穿刺部位及全身有无感染征象。如无感染征象时,不宜常规更换导管。 对于严格遵循无菌技术但仍然有多次CRBSI病史的长期置管患者,可使用抗菌药物封管。 开展目标性监测、加强置管和导管维护人员的教育培训,使用氯己定沐浴或擦浴等也可预防VCAI的发生。小结 降低VCAI已经成为2021年国家医疗质量安全改进十大目标之一,必须引起临床医护人员足够重视。 VCAI可防可控,置管和导管维护时,应采取科学、有效、规范的防控措施,减少感染发生。 一旦发现感染征象,应及时、规范送检,与微生物专业人员密切沟通,尽早明确病原。 临床医师应提高VCAI诊断意识,及时识别、及时处理,包括对导管的管理和抗菌药物的合理应用,最大限度改善患者预后和降低死亡风险。返回搜狐,查看更多 |
【本文地址】
今日新闻 |
推荐新闻 |